Una ricerca condotta dalla Scuola di Medicina della Johns Hopkins University di Baltimora (Stati Uniti) ha rivelato che specifiche combinazioni di proteine antivirali sono responsabili dei sintomi del lupus.
Nello specifico, gli scienziati affermano di aver scoperto informazioni sul motivo per cui i sintomi e la gravità del lupus si presentano in modo diverso negli individui con la condizione autoimmune
Conosciamo il Lupus
Indice dei contenuti
Il termine “lupus” deriva dal latino e significa “lupo“. Il nome fu utilizzato per la prima volta nel medioevo per descrivere le lesioni cutanee tipiche della malattia, che si pensava assomigliassero ai morsi di un lupo.
La malattia fu descritta per la prima volta nel 13º secolo, ma fu il medico francese Pierre Cazenave uno dei primi a utilizzare il termine nel 19º secolo per riferirsi a ciò che ora conosciamo come lupus eritematoso sistemico (LES).
Secondo le stime, circa cinque milioni di persone nel mondo sono affette dalla patologia. L’incidenza è più alta nelle donne rispetto agli uomini, con un rapporto di circa 9:1. La malattia è anche più prevalente in alcune etnie, tra cui afroamericani, asiatici e ispanici.
Piccola curiosità: Maggio è il mese della consapevolezza del lupus, durante il quale vengono organizzate campagne di sensibilizzazione e raccolta fondi per la ricerca sulla malattia.
Ma cos’è esattamente il lupus?
Il LES è una malattia autoimmune cronica in cui il sistema immunitario attacca erroneamente i tessuti sani del corpo. Questo può causare infiammazione, dolore e danni a vari organi e tessuti, tra cui la pelle, le articolazioni, i reni, il cuore, i polmoni e il cervello.
Quanto alle cause esatte, non sono completamente comprese, ma si ritiene che la malattia derivi da una combinazione di fattori genetici, ormonali e ambientali.
Fattori scatenanti
Alcuni dei fattori scatenanti possono includere:
- Genetica: una predisposizione ereditaria può aumentare il rischio di sviluppare il lupus;
- Ambiente: infezioni, esposizione al sole, stress e contatto con sostanze chimiche possono scatenare o aggravare la malattia;
- Ormoni: è più comune nelle donne, soprattutto durante gli anni fertili, suggerendo che gli ormoni femminili possano svolgere un ruolo.
Sintomi del lupus
I sintomi del lupus possono variare ampiamente da persona a persona e possono essere leggeri o gravi. Alcuni dei sintomi più comuni includono:
- Affaticamento
- Febbre
- Dolori articolari e gonfiore
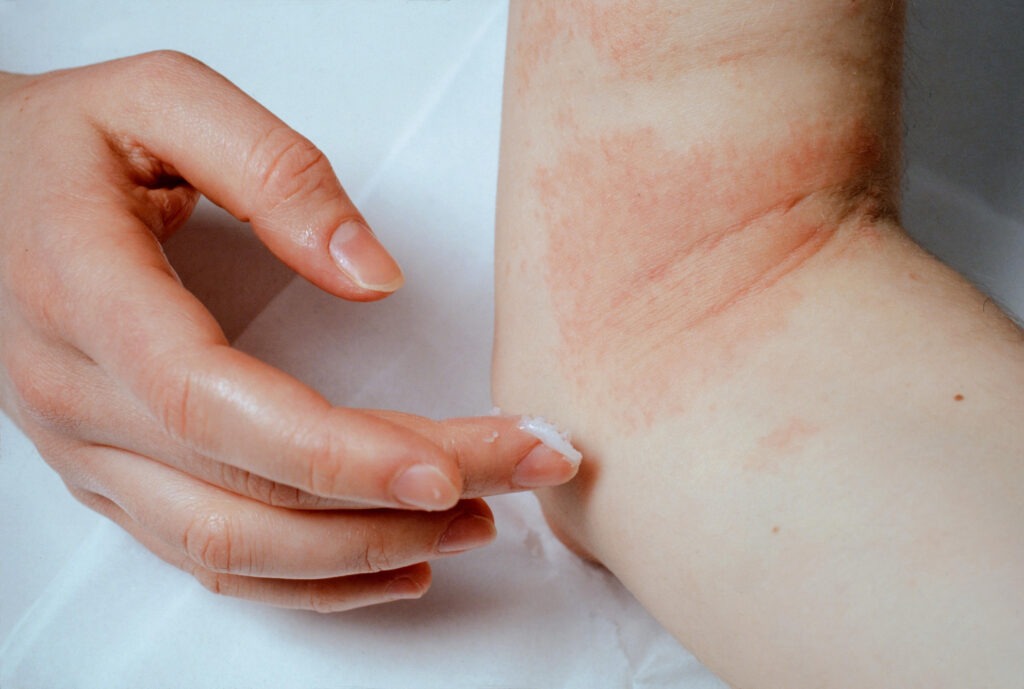
- Eruzioni cutanee, in particolare una caratteristica eruzione a farfalla sul viso
- Lesioni cutanee che appaiono o peggiorano con l’esposizione al sole
- Difficoltà respiratorie
- Dolore al petto
- Secchezza degli occhi
- Mal di testa, confusione e perdita di memoria
Diagnosi
La diagnosi del lupus può essere complessa a causa della variabilità dei sintomi. Il medico può utilizzare una combinazione di esami clinici, anamnesi del paziente e test di laboratorio per confermare la diagnosi. I test comuni includono:
- Esami del sangue per rilevare anomalie come anemia, bassi livelli di globuli bianchi o piastrine;
- Anticorpi antinucleari (ANA): un test positivo può indicare una risposta immunitaria anomala;
- Esami delle urine per valutare la funzione renale e rilevare eventuali danni ai reni;
- Biopsia della pelle o dei reni per confermare il danno causato dal lupus.
Trattamento del lupus
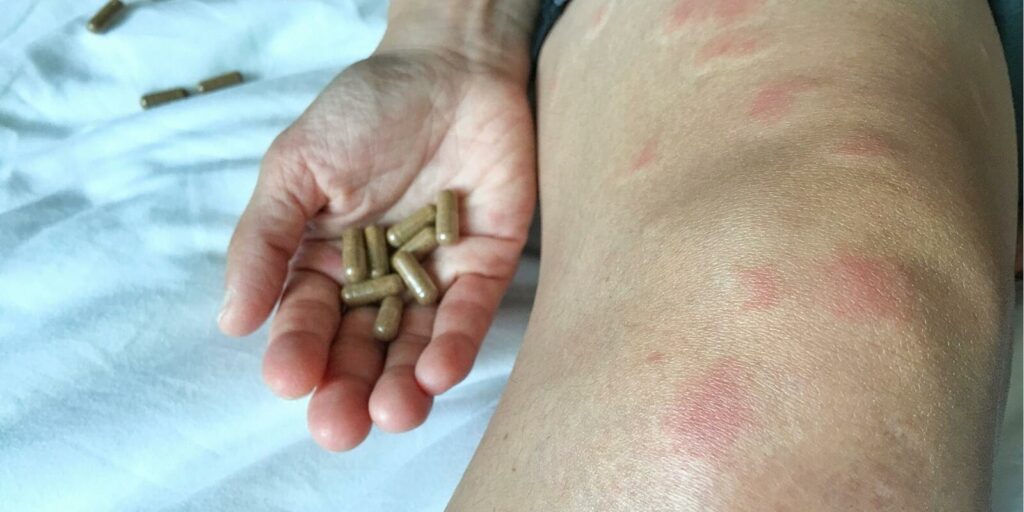
Non esiste una cura definitiva per il lupus, ma i trattamenti possono aiutare a gestire i sintomi e prevenire i danni agli organi. Le opzioni di trattamento includono:
- Farmaci antinfiammatori non steroidei (FANS) per alleviare il dolore e l’infiammazione;
- Corticosteroidi per ridurre l’infiammazione e sopprimere il sistema immunitario;
- Farmaci antimalarici come l’idrossiclorochina, utili per controllare i sintomi cutanei e articolari;
- Immunosoppressori per controllare una risposta immunitaria iperattiva;
- Biologici: farmaci più recenti che mirano a specifici componenti del sistema immunitario;
La terapia CAR-T. Finora approvata principalmente per alcuni tumori maligni del sangue, utilizza i linfociti T del paziente ingegnerizzati in laboratorio per esprimere un recettore contro l’antigene CD19, una proteina presente sulla superficie dei linfociti B. Questo permette alle cellule CAR-T di riconoscere e distruggere i linfociti B “impazziti” che sono coinvolti nella patogenesi del lupus.
Ma torniamo allo studio.
Il ruolo degli interferoni
Il recente studio pubblicato su Cell Reports Medicine, il13 maggio, rappresenta un passo avanti nella comprensione della malattia autoimmune.
Una delle scoperte più rilevanti è legata alle proteine del sistema immunitario chiamate interferoni, le quali sono coinvolte in vari aspetti del lupus, come eruzioni cutanee, infiammazioni renali e dolori articolari.
Gli interferoni sono normalmente considerati alleati del nostro sistema immunitario, dal momento che aiutano a combattere infezioni e malattie. Tuttavia, nel lupus, si comportano in modo iperattivo, causando infiammazioni e danni diffusi.
Ciò che rende interessante questa scoperta è che il team ha notato che altri sintomi comuni legati al lupus non possono essere spiegati semplicemente da un aumento dei livelli di interferoni.
La domanda nasce spontanea
Felipe Andrade, uno dei principali autori dello studio, afferma che questa ricerca è iniziata proprio con una domanda semplice ma basilare. Perché alcuni trattamenti contro il lupus non funzionano per tutti i pazienti? Alcuni pazienti, infatti, non mostravano miglioramenti significativi nonostante il trattamento. Il team ha ipotizzato che potesse esserci un coinvolgimento specifico di alcuni gruppi di interferoni.
Nel corso degli studi clinici, il team ha osservato che alcuni pazienti non rispondevano bene ai trattamenti che miravano a sopprimere un particolare gruppo di interferoni, noto come interferone I. Questo era particolarmente sorprendente, poiché i test genetici mostravano livelli elevati di interferone I prima del trattamento, indicando un’elevata attività dell’interferone. Il team ha quindi ipotizzato che altri due gruppi di interferoni, l’interferone II e l’interferone III, potessero essere responsabili di queste scarse risposte al trattamento.
Analisi delle combinazioni di interferoni nel lupus
Per indagare più a fondo, il team ha esaminato come diverse combinazioni di interferone I, II o III e la loro iperattività possano manifestarsi nelle persone affette da lupus. Hanno quindi prelevato 341 campioni da 191 partecipanti per determinare l’attività dei tre gruppi di interferone, utilizzando linee cellulari umane progettate per reagire alla presenza di ciascun gruppo di interferone specifico per analizzare i campioni.
Attraverso questo processo, hanno individuato che la maggior parte dei partecipanti rientrava in quattro categorie distinte: quelli con solo un aumento di interferone I; quelli con una combinazione di interferoni I, II e III aumentati; quelli con una combinazione di interferoni II e III aumentati; o quelli con livelli normali di interferone.
Diverse associazioni
Questi risultati hanno permesso loro di creare diverse associazioni tra le combinazioni di interferone e i sintomi del lupus. Ad esempio, nei soggetti con livelli elevati di interferone I, il lupus era principalmente associato a sintomi che colpivano la pelle, come eruzioni cutanee o piaghe. Al contrario, i partecipanti con livelli elevati di interferone I, II e III hanno mostrato le manifestazioni più gravi di lupus, spesso con danni significativi ai sistemi di organi, come i reni.
Tuttavia, non tutti i sintomi riscontrati nel lupus erano associati a livelli elevati di interferoni. La formazione di coaguli di sangue e un basso numero di piastrine, che influenzano anche la coagulazione, non hanno mostrato alcuna associazione con l’aumento dei livelli di interferoni dei gruppi I, II o III. Questi risultati evidenziano la complessità del lupus e l’importanza di una diagnosi e di un trattamento mirati in base ai diversi sottotipi della malattia.
Interferoni nel lupus: un’integrazione tra meccanismi complessi
I ricercatori affermano che l’indagine condotta evidenzia che in questa complessa malattia sono coinvolti sia meccanismi interferone-dipendenti che altri meccanismi biologici. Uno dei risultati significativi dello studio è stato il rilevamento che i test genetici sui geni associati a questi gruppi di interferone, o alla firma dell’interferone, non sempre indicavano livelli elevati di interferone. Questo aspetto solleva interrogativi interessanti, che i ricercatori hanno intenzione di approfondire in futuri studi.
«Ciò che abbiamo visto nel nostro studio è che questi gruppi di interferone non sono isolati; lavorano come una squadra nel lupus e possono fornire ai pazienti diverse presentazioni della malattia». Questo il commento del reumatologo Eduardo Gómez-Bañuelos. «La valutazione delle elevate combinazioni di interferone di un paziente consente una migliore comprensione di come questi potrebbero reagire ai trattamenti e consentirebbe ai medici di raggrupparli in sottotipi clinici di lupus».
Fonti
Eduardo Gómez-Bañuelos et al, Uncoupling interferons and the interferon Signature spiega i sottoinsiemi clinici e trascrizionali nel LES, Cell Reports Medicine (2024).
Materiale fornito da Johns Hopkins Scuola Universitaria di Medicina

